Ушиб почки – механическое закрытое повреждение органа в результате удара в области поясницы. Такие случаи составляют до 5% травм в целом и до 10% ранений абдоминальной области.
Причины и факторы риска ушиба почки
Закрытые травмы органов мочевыделительной системы возникают из-за тупого механического воздействия на поясничную область. Причинами являются дорожно-
транспортные происшествия, падения с высоты, драки, различные несчастные случаи.
Тяжесть повреждений варьирует в зависимости от травматизирующего воздействия, возрастает под влиянием факторов риска – патологических изменений почек:
- Опухоли: новообразования, в том числе доброкачественные, повреждают ткани органа и становятся причиной более тяжелого характера травмы.
- Гидронефроз (почечная водянка): нарушение оттока мочи из органа и приводит к атрофии почечной паренхимы.
- Нефрозы: конкременты (камни), воспалительные поражения органов снижают их стойкость к физическим воздействиям.
- Подковообразная почка: врожденная патология, характеризующаяся срастанием почек в области одного из полюсов.
- Тазовая дистопия: аномальное расположение органовв малом тазе.
Классификация и прогноз ушиба почек
В урологической практике разработано 26 различных классификаций нефротравм. Согласно шкале Американской ассоциации урологической травмы, выделяют 5 степеней поражения почек:
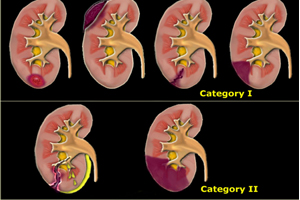 Ушиб и/или подкапсулярная гематома (скопление крови) без разрыва паренхимы (составляет 75-85% случаев);
Ушиб и/или подкапсулярная гематома (скопление крови) без разрыва паренхимы (составляет 75-85% случаев);- Малая околопочечная гематома (разрыв почечной коры не более 1 см, отсутствие гематурии);
- Разрыв коры почки глубиной более 1 см (отсутствие гематурии);
- Значительные травмы паренхимы, а также лоханки и чашечек,сегментные повреждения артерии или вены с образованием крупной гематомы, тромбозы сосудов;
- Утрата более 60% ткани почки, разрыв главной почечной артерии или вены вплоть до отрыва органа от сосудов.
Прогноз благоприятен только при 1-2 степени травмы. В остальных случаях летальность может составлять 25-35% и зависит от точной диагностики и своевременного оказания медицинской помощи.
При прогнозировании исхода учитываются различные моменты.
Осложнения нефротравм
- Кистоз: формирование кисты, содержащей мочу – это наиболее распространенным осложнением травмы почек. Может привести к развитию сепсиса (заражение крови) и требует инвазивной процедуры дренирования.
- Паранефрит: представляет собой гнойное инфекционное воспаление околопочечной клетчатки. При вскрытии абсцесса в брюшную полость развивается перитонит. Лечение включает назначение антибиотиков, хирургическое иссечение гнойника, дренирование.
- Псевдоаневризмы: скопление крови между внешними слоями почечной артерии. Разрыв псевдоаневризмы может привести к тяжелому кровотечению и смерти. Основным методом лечения является установка эндоваскулярного стента, исключающего патологический участок из кровотока.
Симптомы ушиба почек
Характерный признак травмы – тупая ноющая боль в области поясницы. Она возникает в 95% случаев и может отсутствовать только при изолированном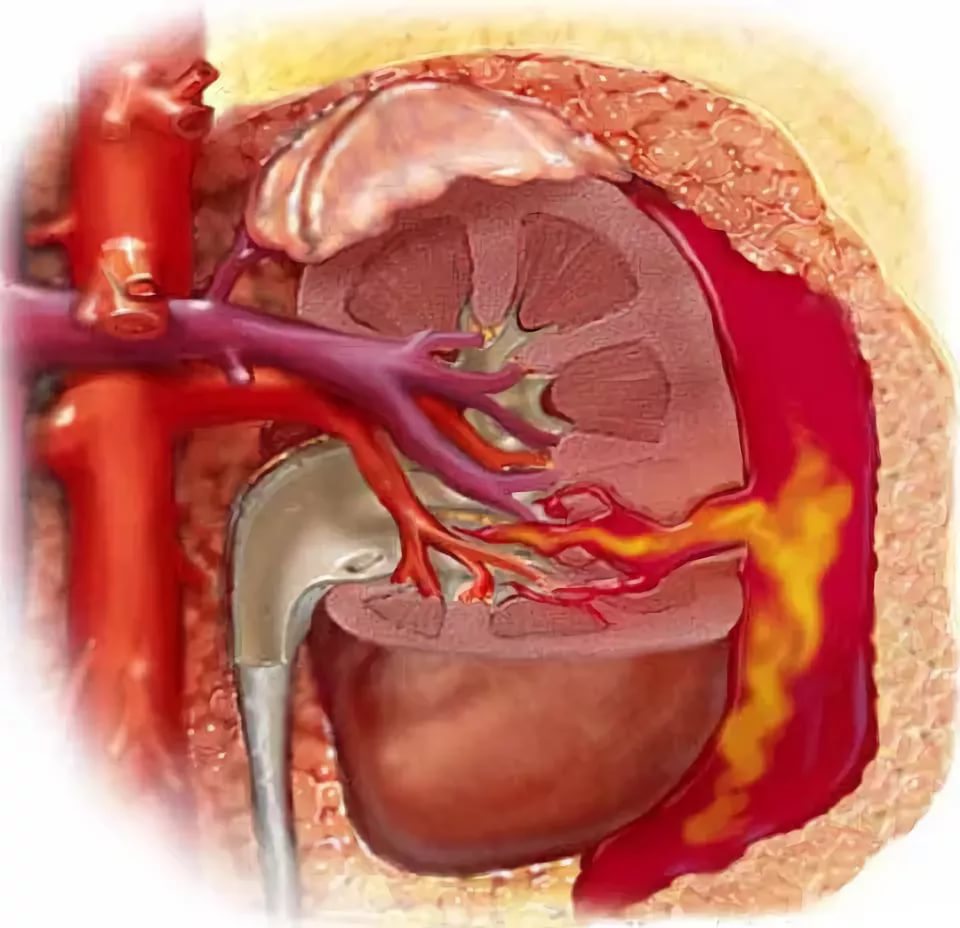 поражении органа. Другими клинически-значимыми признаками являются следующие:
поражении органа. Другими клинически-значимыми признаками являются следующие:
- Общее недомогание: слабость, бледность кожных покровов, тошноту, мышечные спазмы, нарушения мочеиспускания.
- Видимая гематома: синяки в области удара.
- Гематурия: наличие крови в моче характерно для 95-98% травм почек. Может отсутствовать при закупорке мочеточников сгустками крови. Возникает почечная колика.
В тяжелых случаях развиваются признаки кровопотери и шока. Отмечают тахикардию (повышение пульса), рвоту, резкие изменения артериального давления, спутанность сознания. Нередко наблюдают подъем температуры от 37 до 40 градусов.
Диагностика ушиба почки
Определение характера травмы проходит в два этапа. На первом, догоспитальном этапе устанавливают факт повреждения органа и его тип:
- Закрытая травма - повреждение, не сопровождающееся нарушением целостности кожных покровов.
- Открытая травма - проникающее (пулевое, осколочное, колющее) ранение.
Дальнейшая диагностика включает комплексное обследование органов мочевыделительной системы. При его проведении в условиях экстренной медицинской помощи учитывают тяжелое состояние пациентов, большую кровопотерю, применение наркоза. Объем исследования должен быть минимален, но достаточен для постановки точного диагноза.
Дополнительные диагностические методы:
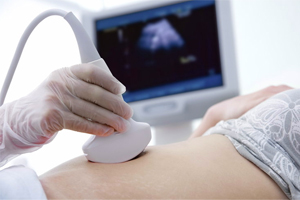 Ультразвуковое исследование: назначают для первичной оценки абдоминальной травмы и динамического наблюдения у выздоравливающих пациентов. Достоинствами метода являются неинвазивность, безболезненность, быстрота. Чувствительность УЗИ низкая, поэтому оно не представляет достаточной информации для точного определения степени поражения.
Ультразвуковое исследование: назначают для первичной оценки абдоминальной травмы и динамического наблюдения у выздоравливающих пациентов. Достоинствами метода являются неинвазивность, безболезненность, быстрота. Чувствительность УЗИ низкая, поэтому оно не представляет достаточной информации для точного определения степени поражения.- Рентгенография: выполняют при выраженной гематурии, признаках шока и серьезной сочетанной травмы, проникающих ранениях. Применяется главным образом урография, в ходе которой осуществляют внутривенное введение контрастного вещества. С ее помощью получают изображение органов мочевыделительной системы и определяют наличие почек, особенности их формы (что позволяет судить об ушибах, разрывах паренхимы), нарушение их функции. Рентгенография назначается у пациентов с противопоказаниями к проведению КТ.
- Компьютерная томография: метод выбора для обследования пациентов со стабильной гемодинамикой. КТ является наиболее чувствительным и специфичным исследованием, позволяющим точно выявлять повреждение органов и дифференцировать его степень. Процедуру назначают при выраженных болях, гематурии, признаках внутреннего кровотечения, наличии спорных результатов УЗИ.
- Магнитно-резонансная томография: более чувствительна, чем КТ и другие экспериментальные методы. Применяется для точного определения разрывов почки, жизнеспособных участков паренхимы, гематом и т.д. МРТ назначают при неоднозначных результатах КТ или невозможности ее проведения, а также при аллергии на йодсодержащее контрастное вещество.
Таким образом, современные достижения в диагностике и лечении позволяют уменьшить частоту проведения хирургических вмешательств по поводу почечной травмы в пользу органосохраняющего лечения.
Большинство травм мочевыделительной системы поражают почки. Вне зависимости от тяжести повреждения, ушиб почек требует неотложной медицинской помощи, сложной инструментальной диагностики, индивидуального определения тактики лечения, нередко – хирургического вмешательства.
Самолечение грозит смертельно опасными осложнениями!



