Уреаплазма (Ureaplasma urealyticum, parvum) - представляет собой ни что иное, как одноклеточный микроорганизм, который живет в обычной микрофлоре у всего женского пола. Среда ее размножения и обитания-мочеполовые пути. На процесс размножения оказывают влияние внешние либо внутренние факторы.
В связи с тем, что бактерия принадлежит к числу болезнетворных, то после увеличения их количества в организме, происходят воспалительные процессы в женской половой системе.
Мужской пол, имеющий половой контакт с женщиной, обладающей данным заболеванием, без предохранения, заражаются им тоже.
Причины уреаплазменной инфекции (УПИ)
Заражение осуществляется половым путем, при вступлении в контакт с носителем или уже больным человеком. В настоящий момент нет неоспоримых подтверждений заражения в бытовой среде, к примеру, посредством применения одних и тех же предмета быта, полотенец или в бассейне. Для женщины существует высокий риск передать заболевание плоду через околоплодные воды.
женщины существует высокий риск передать заболевание плоду через околоплодные воды.
Так же вероятно попадание микроорганизма в половые пути ребенка во время рождения, где он будет впоследствии являться неактивным носителем данного вируса.
К наиболее распространенным причинам появления УПИ относятся:
- неконтролируемая половая жизнь;
- ранние половые контакты;
- незащищенный половой сеанс при вагинальном контакте;
- высокий риск заболеваемости до 30-го возраста;
- операции в направлении гинекологии;
- ЗППП.
Такие факторы как: долговременный прием антибиотиков или гормональных препаратов, плохая гигиена, стрессовые ситуации и многое другое способны менять микрофлору влагалища, что крайне отрицательно сказывается на иммунной системе организма.
Уреаплазма способна выступать возбудителем заболеваний органов мочеполовой системы с гонококком, хламидией, трихомонадой и др. бактериями. У 60% женского населения, имеющих диагноз инфекционный вагинит, они присутствуют в анализах.
Первый симптомы уреаплазменной инфекции
По данному вопросу существует несколько форм протекания данного заболевания:
- хроническая;
- острая;
- бессимптомная.
Такие составляющие как общее самочувствие и состояние здоровья, заболевания ЗППП и состояние иммунной системы влияют на форму протекания уреаплазмоза.
Данный микроорганизм может привести к таким заболеваниям как:
- пиелонефрит;
- цистит;
- эндометрит;
- кольпит ;
- порой даже к артриту.
Воспалительный процесс способен дать начало развитию спаек в полости матки и придатков женщины. При хронической форме болезнь может привести к сужению мочеиспускательного канала.
Проявление уреаплазмы у лиц мужского пола:
- уретрит не гонококкового происхождения;
- выделения мутного цвета в незначительном количестве при утреннем мочеиспускании;

- отсутствие болезненных ощущение при опорожнении мочевого канала;
- некоторые симптомы простатита;
- посторонняя жидкость из уретры (несистематические выделения);
- орхоэпидимит, атеноспермия или бесплодие.
Снижение способности сперматозоидов к подвижности обусловлено тем, что уреаплазма повреждает их защитную оболочку, как изображено на фото. Данные факты наносят вред сперматозоидам и замедляют их передвижение.
Еще одной весомой причиной бесплодия является продуцирование патогенными бактериями особых ферментов, которые придают сперме излишнюю густоту.
Первая симптоматика заболевания у женского пола:

- выделения из влагалища, не имеющие ни запаха, ни цвета;
- цервицит. Присутствуют болезненные ощущения при мочеиспускании, что вероятнее всего, говорит о воспалительных процессах. Если сдать мазок, то обязательно будет отмечено наличие U.urealyticum;
- болезненные ощущения в нижней части живота, эндометрит и другие заболевания;
- дискомфортные ощущения во время половой близости или после;
- заражения орально-генитальной области, что вызывает налет на гландах и острое першение в горле;
- спаечный процесс в маточной области и придатках;
По большей части заболевание у женщин протекает в вялой форме и слабо отражается на организме женщины (нет болей, выделений и менструальный цикл в норме).
Течение уреаплазменной инфекции у беременных женщин
В связи с тем, что болезнетворная бактерия Ureaplasma urealyticum считается ей условно, то беременная будущая мама не ощутит никак ее присутствие в организме. Врачи настоятельно рекомендуют перед планированием беременности пройти ряд обследований на тяжелые и скрытые инфекции.
Время беременности не простой процесс, сопровождающийся изменениями гормональной системе организма, а также влияющими на иммунитет. В такой период, ничем не дающая о себе знать уреаплазма, способна начать развитие в организме, затрагивая здоровые клетки.
ничем не дающая о себе знать уреаплазма, способна начать развитие в организме, затрагивая здоровые клетки.
Большой страх заболеть им состоит в том, что оно может спровоцировать внеплановые роды или выкидыш на раннем сроке беременности. Будучи в полости матки и придатков, микроорганизм способен создать послеродовые осложнения.
У плода существует высокий процент получить заражение внутриутробным путем. Немалая доля детей инфицируются во время родового пути, что приводит к заболеваниям дыхательных путей, вызванных уреаплазмой. Чаще всего такие дети подвержены самоизлечению, особенно это отслеживается у мальчиков.
Основная сложность в подборе лечения для беременных женщин заключатся в том, что для полного выздоровления необходимо применять антибиотики, которые оказывают негативное воздействие на развитие ребенка. Врач-венеролог обязан подобрать специальный для данной женщины график приема лекарственных препаратов и рассчитать необходимую для нее дозировку приема медикаментов.
Комплексное лечение следует начинать с 23 недели вынашивания плода. Препараты для иммунитета и комплекс лактобактерий способны помочь на пути выздоровления и решить проблемы ЖКТ.
Дифференциальный диагноз
Симптомы урогенитальных заболеваний, вызванных Ureaplasma spp. – уретрит, вагинит и цервицит - не являются специфичными, что диктует необходимость проведения лабораторных исследований для исключения других урогенитальных заболеваний обусловленных патогенными:
проведения лабораторных исследований для исключения других урогенитальных заболеваний обусловленных патогенными:
- N. gonorrhoeae;
- T. vaginalis;
- C. trachomatis;
- M. genitalium;
- условно-патогенными микроорганизмами (грибами рода Candida);
- микроорганизмами, ассоциированными с бактериальным вагинозом;
- вирусами (вирусом простого герпеса).
Методы диагностики
Общий мазок на Ureaplasma urealyticum как у женщин, так и мужчин не дает достоверного подтверждения заболевания, лишь косвенные признаки могут указать на него (повышенное количество лейкоцитов), но и те, могут быть в норме. Достоверно обнаружить возбудителя можно в случае полимеразной цепной реакции и бакпосева.
Микрофлора пациентов с данным заболеванием в 80% случаев содержит в себе еще микоплазму, гарднереллу. Снижение уровня рН до 6,5-8 является во многих случаях оптимальной средой для резкого роста болезнетворных бактерий. Принято считать нормальной кислотностью влагалища 3,8–4,4. Следующий показатель поддерживает молочная кислота, которую образуют лактобактерии, составляющии около 90% флоры здорового человека, из гликогена слизистой гениталий. В здоровом организме всегда присутствует до 10% дифтероидов, стрептококков, стафилококков, E. coli и G.vaginalis.
Негативные факторы, такие как прием антибиотиков, гормональных препаратов, частые стрессовые ситуации оказывают негативное влияние и дают толчок к росту патогенных микроорганизмов. Врач имеет возможность поставить диагноз только после постановки точного количества возбудителей, обнаруженных в мазке заболевшего человека.
Если присутствует подозрение на инфекции мочеполовой системы доктор обязан порекомендовать следующие виды обследований:
- общее исследование анализа крови и мочи;
- бакпосев мазка;
- ПЦР-исследование;
- выявление чувствительности к антибиотикам.
Последнее обследование помогает верно назначить эффективное лечение и добиться полного выздоровления. В результатах расписана устойчивость персональных штаммов к большому спектру специальных препаратов.
ПЦР ( полимеразная цепная реакция):
Признана наиболее достоверным методом диагностики. Для этого берутся пробы со стенок влагалища, поверхности и канала шейки матки, либо из мочеиспускательного канала. Возбудитель болезни обнаруживается даже при наличии пары ДНК-молекул бактерии.
мочеиспускательного канала. Возбудитель болезни обнаруживается даже при наличии пары ДНК-молекул бактерии.
Данный метод может быть малоэффективным в том случае, если материал собран неправильно или предметное стекло имело следы загрязнения. Недостоверным будет мазок у больного, который недавно прошел курс приема медикаментов. Так же существуют случаи "ложно-отрицательных результатов". При активных воспалительных процессах может ничего не обнаружиться.
Есть несколько причин получения таких результатов:
- непрофессиональный сбор выделений;
- менее чем за 3 недели до ПЦР прием антибиотиков, которые могут негативно сказаться на исследуемых микроорганизмы;
- не было соблюдено важное условие – мочеиспускание в течение часа перед забором материала из уретры;
- перемещение бактериальной инфекции вглубь организма, например, в маточные трубы или предстательную железу.
РИФ ( прямой иммунофлюоресценция):
овременный метод, который позволяет обнаружить инфекцию в ультрафиолетовом освещении.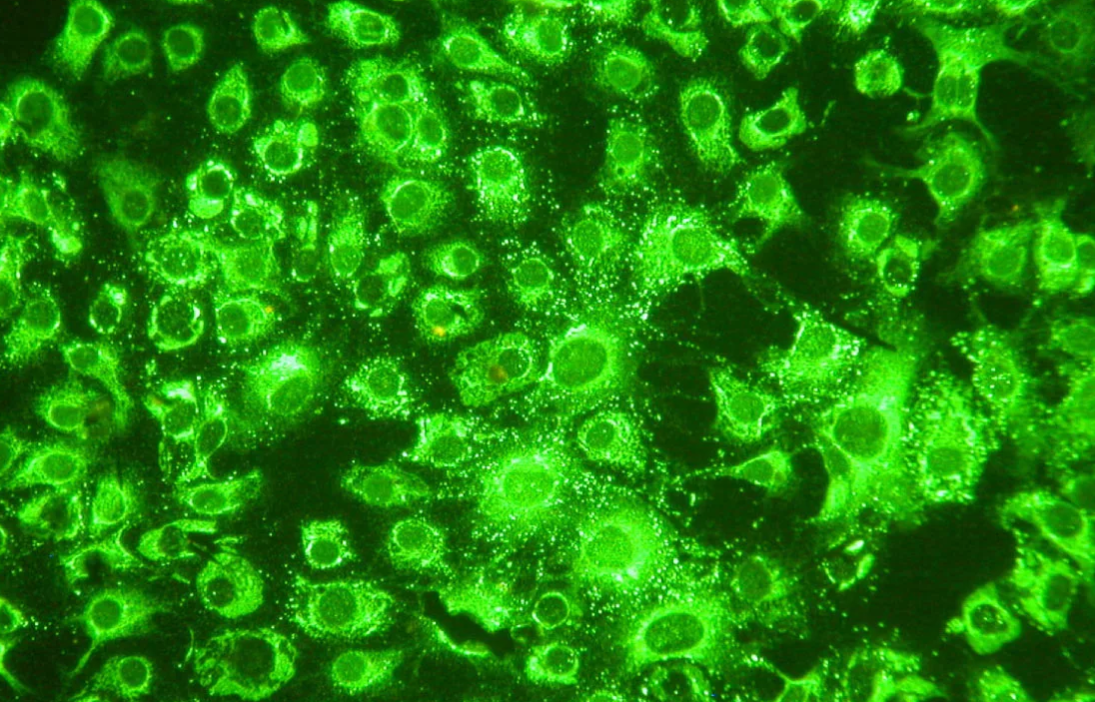
Полученный мазок с материалом больного обрабатывают поликлональными АТ к цитоплазматической мембране Ureaplasma urealyticum, мечеными ФИТЦ. При просмотре препарата в люминесцентном микроскопе в результате произошедшей реакции Аг-АТ определяют зеленую флюоресценцию микоплазм.
"Положительная" оценка результатов исследования предполагает выявление в препарате не менее 10 ярко-зеленых гранул, четко выявляющихся на красноватом фоне препарата. При получении меньшего количества светящихся гранул в препарате и отсутствии в препарате эпителиальных клеток исследование рекомендуют повторить.
Если количество эпителиальных клеток в препарате достаточно, а количество светящихся гранул менее 10, результат считают "отрицательным".
Профилактика
Любую болезнь проще предотвратить, чем лечить, тем более такую слабо симптоматическую. К мерам профилактики относят:
- соблюдение интимной гигиены;
- избегание случайных половых актов;
- использование средств контрацепции в процессе полового акта, особенно при оральном или анальном контакте гениталий, так как слизистые горла и кишечника крайне восприимчивы к бактериям;
- периодически проходить обследование на наличие уреаплазмы.
Лечение уреаплазмоза у женщин требует более тщательного подхода ввиду того, что ее здоровье гарантирует здоровье будущих поколений!



